川崎病小孩家長特別關心的幾個主要問題
根據網站上一些家長的提問,結合國內外專家意見及一些學者的研究結論,特歸納如下:
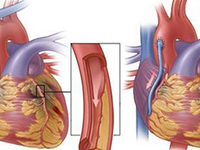
川崎病,又稱皮膚粘膜淋巴結綜合征,是一種主要發生在5歲以下嬰幼兒的急性發熱出疹性疾病。該病在1967年由日本醫生川崎富作首次報道,以亞裔兒童更多見,日本、美國、加拿大、我國北京、上海及臺灣的流行病學研究均顯示該病的發病率有逐年增高趨勢,該病的關鍵問題是它一種全身性的血管炎綜合征,尤其以心臟冠狀動脈炎癥及損害最常見。湖南省人民醫院兒童心血管科何學華
未經正規治療患兒冠狀動脈并發癥的發生率達25%,嚴重者或延誤治療者也可以引起患兒的冠狀動脈瘤等損害,甚至出現急性期死亡或遺留長期的冠狀動脈后遺癥,嚴重影響患兒及其家庭的身心健康。上海地區1998~2002年所作的KD流行病學調查發現,其發病率為16.18/10萬~36.18/10萬,24.3%的KD患者合并心血管病變,其中冠狀動脈擴張占68%,冠狀動脈瘤占10%,病死率為0.26%。
目前,國內外資料均表明,川崎病發病率已經顯著超過風濕熱,成為兒童最常見的后天性心臟病,是我國兒科的心血管系統常見病之一。
問題一:川崎病的病因是什么?
川崎病的病因至今不清,但臨床和流行病學資料支持該病的病因可能為一種或多種目前還沒有被認識的病因微生物感染了易感人群引起的一種免疫異常性疾病。
問題二:川崎病是如何診斷出來的?
川崎病雖然沒有特異性的檢驗方法,但它有比較特異的臨床表現,只要患兒家長或醫生想到該病,診斷并不難,多數能夠及時診斷。目前公認的川崎病的診斷標準主要參考以下6個方面的表現:
1.持續發熱5天以上:該表現占全部患者的97%~100%,上呼吸道感染等疾病一般在3天左右就會退熱,川崎病一般要發燒5天以上,患兒體溫多可高達38度以上甚至40度,患者一般狀態不佳,食欲不振,精神不好。
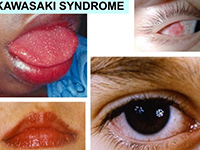
2.雙眼球結膜充血:占全部患者的86%―90%,雙眼結膜充血,但沒有眼部的分泌物。
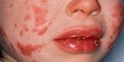
3.口唇及黏膜改變:口唇紅腫潮濕、口腔粘膜彌漫性發紅、口唇皸裂、楊梅舌。
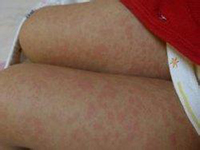
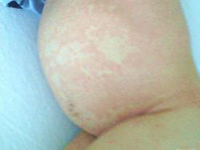
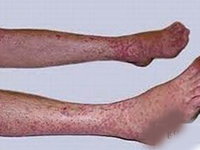
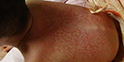
4.多形性皮疹:患兒皮疹呈現多形性,沒有水皰或痂皮,皮疹或者是漸漸消退,或者是形成更大的斑。另外一個早期診斷的關鍵是在發熱的同時,其他部位出現皮疹之前,在卡介苗接種部位出現明顯的紅斑。
5.四肢末端的改變:急性期掌心和腳心出現紅斑占87%~95%,硬腫占75%~76%;發病的第10天到15天,開始出現手指和腳趾自甲溝開始的片狀脫皮。
6. 頸部淋巴結腫大:該癥狀是所有主要癥狀當中最不常見的一個,兩歲以下患兒出現的比例可以低到50%,很多兩歲以下患兒不出現頸部淋巴結腫大。頸部淋巴結腫大的癥狀與進行性的發熱同時出現或在發熱之前出現,逐漸腫大到雞蛋大小,患兒因為頸部淋巴結痛而引起注意,但其特征是非化膿性淋巴結腫大。
以上6個主要癥狀中只要出現5個(一定要包括發熱5天以上),就可以診斷為本病。如果不足6個癥狀,但通過超聲心動檢查或心血管造影檢查證實了冠狀動脈瘤(或者動脈擴大),在排除其它疾病的基礎上,也可確診為本病。
問題三:川崎病還有其他表現嗎?
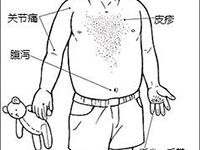
除前述6個主要癥狀外,川崎病還會出現其它的癥狀和體征,如腹瀉、嘔吐、腹痛、膽囊腫大、麻痹性腸梗阻、輕度黃疸、血清轉氨酶值上升等消化道改變;心臟雜音、心音減低、心電圖PR間期延長、心律不齊等心血管表現;咳嗽、流涕等呼吸道表現;白血球增多、伴核左移,血小板增多,血沉加快、CRP升高、低白蛋白血癥、貧血等血液改變;蛋白尿、沉渣中白血球增多等泌尿道改變及腦脊液中單核細胞增多、驚厥、意識障礙、面神經麻痹等神經系統改變。其它臨床癥狀發生率低,但末梢血檢查白血球增多、血小板增多、血沉加快、CRP升高發生率均超過85%,對協助臨床診斷,尤其是表現不典型的川崎病診斷有重要意義。
問題四:川崎病的要與哪些常見的疾病鑒別?
如果有頸部淋巴結腫大及疼痛,發熱等,要與化膿性頸淋巴結炎相鑒別;有發熱皮疹淋巴結腫大白細胞改變,需要與鏈球菌、耶爾森菌、腺病毒等感染相鑒別;有發熱皮疹關節癥狀要與類風濕疾病鑒別;其他少見的疾病如白血病、淋巴瘤、敗血癥等疾病也應該做排除性診斷。
問題五:川崎病要怎么治療?
川崎病一旦診斷應該在發病10天之內給予及時治療,主要治療包括:
1.大劑量靜脈丙種球蛋白靜脈輸注:有較多的臨床研究表明:大劑量球蛋白既可以防止冠狀動脈瘤的形成,又可以改善患兒癥狀及心功能,是目前川崎病的常規治療,推薦方法一:劑量為2g/kg,12小時內一次靜脈輸注完畢;推薦方法二:劑量為1g/kg/天,連用2天,6-12小時內靜脈輸注。
2. 阿司匹林:急性期起到起到抗炎的作用,按50~80mg/kg/d(美國多推薦為80~100mg/kg/d),分3~4次口服。熱退或2周后改3~5mg/kg(也有專家提倡根據相關復查指標進行逐步減量),起到抗凝作用,無冠狀動脈并發癥患兒口服至病后2~3個月,有冠狀動脈并發癥者應該口服到冠狀動脈內徑恢復正常。
3.對癥治療:如潘生丁等,包括退熱等藥物。部分患兒肝功能急性期異常,可能與疾病本身有關,也可能與大劑量阿司匹林應用有關,可以適當給予保肝藥物。
問題六:川崎病為什么要隨訪?
Kato等于1996年報道了594例KD患者10~21年的隨訪資料,闡述了KD合并CAL在不同時間段的變化,成為研究KD患者冠脈形態學變化的基礎;研究發現冠脈改變包括CAL恢復、無變化、進一步惡化導致冠脈狹窄,偶爾有極少數KD患者發生冠脈瘤破裂[4]。研究發現輕度CAL(冠脈內徑<5mm)發生冠脈狹窄的風險相對較低,較易恢復;冠脈瘤(coronary aneurysm)則發生一系列不同的形態學改變,在發病2年內多出現冠脈恢復或冠脈阻塞的典型改變,而冠脈狹窄常出現在發病2年后或更遠期,冠脈鈣化則發生在發病5年后[4,5]。冠脈破裂則發生于KD急性期冠脈迅速擴張的過程中,但也有報道在KD發病20年后出現冠脈破裂[6-8]。
Suzuki等通過免疫組化等方法發現KD患者發生冠脈狹窄的血管節段大量表達包含TGF-β、VEGF、FGF等一系列血管生長因子。血小板聚集和血管內層這兩種情況緊張在冠脈瘤中均存在,并同時激活TGF-β、VEGF、FGF等因子,導致細胞外膠質增生與平滑肌細胞增生,這與成人的冠脈粥樣硬化的發生完全不同。
因此,隨訪一般安排是:第1、2、3、6、12、24月,兩年后再根據冠狀動脈的情況安排隨訪。
問題七:川崎病發生冠脈損害后可以做外科手術或介入治療嗎?
小孩一旦出現冠脈病變,則遠期治療的目標為預防心肌缺血的發生;隨著心臟外科與導管技術的發展,目前對于KD合并冠脈病變有了更好的處理手段。1974年在日本最先開展了KD患者的冠狀動脈旁路移植術,使用自體大隱靜脈移植,其后發現由于靜脈的通暢遠期存在缺陷,改用胸椎內動脈作為替代。相對而言,接受該手術年齡大于12歲的患者手術滿意率和遠期效果超過年齡小于12歲的患者[15]。同時,由于來自冠脈血流的競爭會導致吻合口的再狹窄,因此對冠狀動脈旁路移植術的指征掌握就顯得格外重要。
國內有學者認為KD行冠狀動脈手術的適應證應包括:①經過內科正規治療的終末期KD冠脈瘤合并冠脈損害;②有明顯臨床癥狀或心電圖改變,冠脈瘤及冠脈狹窄性病變或冠脈瘤合并血栓栓塞等;③有潛在破裂危險的無癥狀性巨大冠脈瘤;④冠脈瘤伴嚴重多發性冠脈病變或合并其他心臟畸形需同期處理者[16]。
手術方法包括纖維化內膜及血栓栓塞剝離、部分瘤壁切除、瘤體成形術等,術中冠脈狹窄病變應同期行支架置入或冠狀動脈旁路移植術:①對瘤壁堅韌、內膜纖維化甚至鈣化,血栓栓塞伴部分機化者,可行內膜剝脫,切除部分瘤壁后行瘤體成形術;②單支多發冠脈瘤內膜纖維化增生、血栓完全機化堵塞血管無再通可能者,應曠置瘤體,直接行冠狀動脈旁路移植術;③冠脈瘤伴遠側局限性冠狀動脈狹窄、血管內膜正常者,可經上述方法處理冠狀動脈瘤后,同期置入支架解除狹窄,并防止內膜斷端繼續剝離。
經皮冠脈球囊成形術(PTCA)開始于1990年左右,經皮冠脈內支架植入和消融則應用于PTCA無法處理的冠脈病變。目前日本制定的KD行PTCA的指證包括:①有心肌缺血的臨床表現;②運動后出現心肌缺血的臨床表現;③無心肌缺血的臨床表現,但左冠脈前降支狹窄超過75%。目前國內關于KD合并冠脈病變的PTCA治療還未有明確的指征。
問題八:心臟B超為什么要反復復查?
由于川崎病的預后與冠狀動脈損害及其嚴重程度有關,需要判斷是否發生了冠狀動脈病變。那么,超聲心動圖是監測川崎病并發冠狀動脈病變等心血管系統損害的最佳無創方法。
日本1984年頒布的冠狀動脈擴張的標準并沒有嚴格考慮到冠狀動脈隨年齡增大而增大的過程,因此可能造成漏診。國內有學者根據對正常小兒冠狀動脈超聲心動圖研究發現,冠狀動脈內徑與年齡呈正相關:3歲以下,冠狀動脈內徑<2.5 mm;3~9歲,冠狀動脈內徑<3.0 mm;9歲以上,冠狀動脈內徑<3.5mm。冠狀動脈內徑/主動脈根部內徑之比值(CA/AO)與年齡及體表面積無關,平均值0.18,最大值0.25。目前這可作為我國小兒冠狀動脈正常值的參考標準。
如果冠狀動脈內徑大于上述正常值或CA/AO比值大于0.3,尤其是當某一節段的內徑超過相鄰節段內徑的1.5倍時,即為冠狀動脈擴張,如呈瘤樣擴張又稱為“冠狀動脈瘤”,是常見的一種擴張類型。冠狀動脈擴張內徑<4.0 mm為輕度擴張;4.0~8.0 mm為中度擴張;>8.0 mm為重度擴張。如果冠狀動脈內徑縮小,二條管壁回聲不規則、不對稱,管腔連續的無回聲區不規則或中斷等則提示冠狀動脈狹窄和阻塞。
問題九:川崎病的預防接種問題
KD 患兒的預防接種存在兩個重要問題,其一,IVIG阻滯活的病毒疫苗復制及后天獲得性免疫建立,因此預防接種至少延遲到應用IVIG后3個月;其二,KD 恢復期兒童在接種活的或其他疫苗后的安全性問題。一些自身免疫性疾病包括系統性血管炎,在應用活的或死的疫苗后病情可能會突然惡化,因此KD 后全部預防接種推遲至少3個月。AHA 建議非腸道的活病毒疫苗預防接種(麻疹、腮腺炎和風疹) 應在IVIG后延遲至少5 個月,因為被動免疫抗體可能干擾免疫制劑免疫功能。但麻疹爆發期間,對于以前沒有進行被動免疫的兒童,應早期謹慎應用麻疹疫苗,并且以后應復種疫苗。兒童時期不應中斷其他預防接種,為減少長期應用阿司匹林患兒Reye′s 綜合征發生,建議接種流感疫苗。、
- 上一篇:孩子高燒抗生素無效 警惕 “川崎病”
- 下一篇:川崎病概況
- 本文延伸閱讀
- 2016-05-03
- 2016-05-03
- 2016-05-03
- 2016-05-03
- 2016-05-03
相關文章
- 川崎病影響懷孕嗎
- 媽媽們要掌握川崎病的防治原則
- 準媽媽須知川崎病的食療方法
- 準媽媽們要了解川崎病的治療方法
- 孕婦須知川崎病的確診方法
- 準媽媽須知如何護理小兒川崎病
- 川崎病概況
- 川崎病小孩家長特別關心的幾個主要問題
- 孩子高燒抗生素無效 警惕 “川崎病”
- 川崎病治療問答(四)--合并冠狀動脈并發癥后該如何治療?
- 川崎病
- 川崎病的簡介
- 熱門閱讀
- 熱點排行
- 患上川崎病有哪些癥狀
- 川崎病的常識主要是什么呢
- 川崎病的主要癥狀會有哪些呢
- 川崎病的臨床表類型哪些
- 川崎病的相關護理措施到底有哪些
- 川崎病該怎么治療
- 川崎病的相關護理措施主要有哪些
- 川崎病的病因是什么啊
免費提問