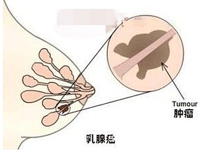
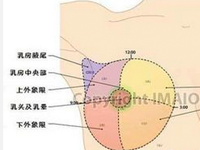
千萬重視中年女性的“乳房結節”
近二個月來我很郁悶。
在那些被我診斷為乳腺癌患者的中年以及以上年齡的女性患者群中,我接連檢出了3例在稀里糊涂中發展為中晚期乳腺癌的姐妹。她們原本均患有乳房“結節樣改變”,他們為此并沒有少去醫院,也多次接受過乳房的多種檢查,但是她們最終沒有幸免。上海曙光醫院東院乳腺外科金宗浩
她們帶來的病例本上有記載,因長期有“乳腺結節”,在幾年前被當地醫院告知需要“定期復查”和“隨訪”,但又因長期隨訪無果而產生了麻痹大意,更聽信“女性乳房哪個沒有結界?”的勸告后,居然為自己安排一年至兩年才去醫院看一看。
女性乳房有結節也許并不可怕,至少對于年輕女性如姑娘和少婦如此,也許可以用內分泌因素影響給予解釋,而對于中年和老年女性卻是另一回事了。
事實上,現在各家醫院對女性乳腺疾病的理解、認識和處理各不相同,尤其對女性乳腺增生性疾病的命名不規范、研究不深入,不信可以查閱一下大部分的健康體檢報告單,以“小葉增生”命名的乳腺疾病診斷,居然高達體檢者的50%,甚至到達85%。
有一些臨床醫生,對自己理解不夠的乳腺疾病統統冠以“小葉增生”的名稱,常常發生18歲大姑娘的診斷是“小葉增生”,88歲的老太太也是“小葉增生”。
我不禁要問,是不是全國女性都得了同一種病?
嚴格區分女性乳腺增生性疾病的分類、分型和分期,根據患者的病情、病史,結合臨床和影像學檢測,預測患者乳腺疾病可能的發展趨勢和癌變風險,給患者一個合理的解釋,是很重要的。
有醫生告知患者要“定期隨訪”,那么所指的定期是多少時候為合理?女性朋友大部分缺乏醫學知識,她們對疾病有否改變只有靠醫生的幫助。如果沒有可靠的癌前病變的鑒別,沒有有效的緩解病情的措施,那么“隨訪”就變成了等待。
到醫院隨訪,臨床醫生更多關心的是變癌了沒有?簡單地說,就是過一段時間來醫院看一看有沒有變乳腺癌?沒有變則謝天謝地,變了則自認倒霉。
我內心一直有一個久久不能擺脫而又自愧的糾結:
那是多年前的一個夏天,有一位多次在我門診就診的患者,是一位化著淡妝、衣著整齊的市重點小學的音樂教師,剛夠退休年齡而未退。由于其本人當年哺乳不良、多次流產和過度服用保健品,造成雙側乳腺大片結節樣增生形成。在經多種檢測排除乳腺癌后,接受系統的乳腺增生性疾病治療,2月后絕大部分的增生性病變軟化消失,僅留下麻將牌大小結節腺體仍然存在,于是我建議她在繼續用維持量鞏固治療的同時,將未軟化的乳腺結節手術切除,以免后患,她理解我的理論:一個小手術,避免大麻煩。
他征得我同意,將手術安排在2個月后,因為她準備探望三年前去美國讀研究生的兒子。一到美國發現兒子居然當了爸爸,與一位一起念書、一起在飯店洗盤子勤工儉學的黑人女同學同居,中國的傳統理念萬萬接受不了,于是大罵了兒子一頓。
痛罵了幾天后氣漸漸消了,看看兩個年輕人情投意合、女孩通情達理,混血兒寶寶可愛極了,這畢竟是自家的血脈。兩個年輕人不容易,為了減輕雙方家里的負擔,要努力學習拿獎學金,又要外出打工補貼。
美國規定小孩送托兒所需4歲以上,于是她申請延長簽證,用中國人傳統的賢妻良母方式,擔當起混血兒孫子的絕對稱職的好奶奶。
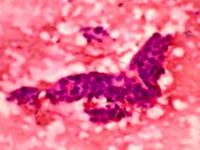
4年后他回到上海,再次來到我的診室,經檢查原來的殘留腺體居然發生了癌變,冰凍報告為“原位癌伴浸潤”,一個早期乳腺癌。當即接受了乳腺癌手術,免不了又有其他的術后治療,從此原本一位很講究生活質量、很“小資”的愛美女性,變得遠離朋友圈、郁郁寡歡的孤獨者。
雖然癌癥的發生與她自己的疏忽有關,但是如果:我堅持要她先做手術后去美國,我能與她保持電話聯系、督促他在美國就近就醫檢查,要是-------,這世界上沒有后悔藥。
從此,我進一步加強了對中年女性乳腺疾病的檢測和臨床分析,加強對增生性乳腺疾病的治療和療效觀察,加強了防止惡性變的警惕性。
我真誠地希望各位乳腺專科的臨床醫生,以及女性姐妹們,千萬重視中年女性的“乳房結節”。
金宗浩
- 上一篇:【預防】乳腺癌的6大誤區
- 下一篇:預防乳腺癌我們能做什么?
- 本文延伸閱讀
相關文章
- 預防乳腺癌要做好哪些方面
- 預防乳腺癌的幾大方法
- 如何科學預防乳腺癌疾病呢?
- 食用芒果能預防乳腺癌
- 家族性乳腺癌該如何預防
- 有哪些預防乳腺癌的方法?
- 預防乳腺癌的8個細節
- 冬季女性怎樣預防乳腺癌
- 乳腺癌的十大預防良計
- 預防乳腺癌的方法都是什么呢
- 預防乳腺癌的12道防線
- 女性乳腺癌預防措施
- 熱點排行
- 乳腺癌有什么樣飲食原則呢
- 預防乳腺癌要做好哪些方面
- 預防乳腺癌的幾大方法
- 乳腺癌的臨床表現是什么
- 乳腺癌形成的6大原因講述
- 造成乳腺癌的病因是哪三個方面?
- 導致男性乳腺癌的原因有哪些?
- 七大乳腺癌的征兆讓您提早發現疾病
免費提問