幼年類風濕性關節炎
幼年類風濕性關節炎(juvenile rheumatoid arthritis,JRA),又稱兒童類風濕病(juvenile rheumatoid disease, JRD),是小兒時期一種常見的結締組織病。臨床主是表現為長期不規則發熱、皮疹、淋巴結腫大,還可伴有肝、脾、胸膜和心包等內臟損害,且遲早會出現關節炎癥狀。經治療大多能夠緩解,若反復發作可致關節畸形和功能喪失。復旦大學附屬中山醫院青浦分院兒科徐靈敏
【病因與發病機制】
JRD病因目前尚未完全清楚,一般認為與感染、免疫異常和遺傳因素等有關,當病原微生物(細菌、病毒、支原體等)感染后可刺激易感機體產生變異性IgG,后者又成為抗原刺激機體產生抗變異性IgG的抗體,類風濕因子(RF)與變異性IgG形成免疫性復合物沉積于關節滑膜或血管壁,激活補體系統,趨動炎性細胞至病變部位。炎癥細胞在發揮吞噬作用同時分泌大量溶酶體及細胞因子,引起自身組織尤其是小血管壁和膠原組織的炎性損傷。近年發現人類白細胞抗原(HLA)DR4、DR5、DR6、DR8和B27攜帶者發病率明顯增高。
【病理】
病理變化主要在關節,也可侵襲全身各部的結締組織。早期關節滑膜呈非特異性水腫、充血、纖維蛋白滲出,淋巴細胞和漿細胞浸潤,反復發作后滑膜組織增厚呈絨毛狀向關節腔突起,附著于軟骨上并向軟骨延伸形成血管翳,破壞關節軟骨,隨之關節面粘連融合,關節腔被纖維性或骨性結締組織所代替,導致關節僵直變形。受累關節周圍可以發生肌腱炎、肌炎、骨質疏松和骨膜炎。在鷹嘴、腕部和踝部關節處可見到類風濕結節,其病理特征為均勻無結構的纖維素樣壞死組織,周邊有單核細胞浸潤的纖維肉芽組織。胸膜、心包膜和腹膜可見纖維性漿膜炎。眼部病變有虹膜睫狀體炎、鞏膜炎、角膜結膜炎和眼色素層炎。
【臨床表現】
本病以2~3歲及8~10歲兩個年齡組為發病高峰,女孩多見。臨床起病可分為下述3型,臨床表現包括關節與關節外癥狀。
(一)全身型
又稱急性發病型,2~3歲幼兒多見,約占兒童類風濕病的10%~20%。
1.發熱 發熱是其主要特征,體溫多高達39~40°C,呈弛張熱型,熱甚時患兒呈重病容,熱退后玩耍正常,發熱可持續數周甚至數月。
2.皮疹 發熱期常伴有一過性多形性皮疹,隨體溫升降而時隱時現。
3.關節炎 發熱時多數患兒有一過性關節炎,或僅為肌痛、關節痛,易被全身癥狀掩蓋,熱退后關節癥狀隨之消失,以膝關節最常受累,手指關節,腕、肘、肩、踝關節也常受侵犯。僅有少數患兒轉為慢性多發性關節炎,導致關節畸形。
4.肝脾淋巴結腫大 約半數病例有肝脾腫大,可伴經度肝功能異常,少數可出現黃疸。多數患兒可有全身淋巴結腫大,腸系膜淋巴結腫大時可出現腹痛。
5.胸膜炎及心包炎:約1/3以上患兒出現胸膜炎或心包炎,但無明顯癥狀,一般不需處理,偶見大量心包積液需減壓治療。
(二)多關節型
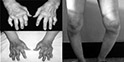
多見于學齡兒童,該型約占兒童類風濕的30%~40%,受累關節多在4個以上,有RF陰性和RF陽性兩類。本病起病緩慢,常有低熱、納呆、消瘦。關節病變多先累及膝、肘、踝等大關節,先呈游走性,然后固定為對稱性多關節炎,出現關節腫痛和活動受限,膝、踝、腕關節腔內可有滲液。波及小關節時則出現指趾關節的梭型腫脹、關節晨僵,是本型的特征。關節病變大部分反復發作,多次受侵關節的周圍組織發炎變厚,皮膚肌肉萎縮,最終病變關節發生畸形和強直,并固定于屈曲位置。
RF陽性患兒中50%關節癥狀嚴重,類風濕結節常見,75%的病例抗核抗體陽性;RF陰性者,關節癥狀較輕,類風濕結節少見,抗核抗體僅25%陽性。
(三)少關節型
該型較為多見,占40%~50%,全身癥狀輕微,有低熱或無熱,往往只出現單個關節癥狀,一般不超過4個關節,且主要累及膝、踝、肘等大關節,無嚴重的關節活動障礙,RF陰性。本型可并發虹膜睫狀體炎,尤其多見于女性患兒,虹膜睫狀體炎可持續活動,表現為畏光,流淚、結膜充血。可因虹膜后粘連,繼發白內障、青光眼而致嚴重視力損害,其中約2/3患者抗核抗體陽性。有的本型患者可出現髖及骶髂關節受累,甚至累及脊柱發展為強直性脊椎炎,后者與HLA-B27相關。
【實驗室檢查】
活動期患兒可有輕中度貧血,外周血白細胞增高,全身型者可達(60~70)×109/L,以中性粒細胞增高為主,甚至出現類白血病反應。血沉加快,C反應性蛋白、黏蛋白大多增高。IgG、IgM、IgA均增高,血清抗核抗體與RF的陽性率與臨床類型相關。補體CH50及C3僅在嚴重病例可能下降。HLA檢測有助于預后估計與強直性脊椎炎的早期診斷。
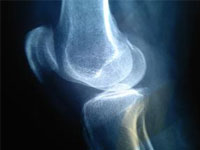
【X射線檢查】
病程早期X射線僅顯示軟組織腫脹,關節周圍骨質疏松;晚期可見到關節間隙縮小和骨質破壞。當關節軟骨破壞后,可見兩骨間的關節面融合,并可見到骨膜反應和關節半脫位。
【診斷和鑒別診斷】
具有以小關節為主的對稱性關節炎,晨僵、關節畸形等典型癥狀診斷不難。對于以急性發熱的全身型JRD以及僅累及單個大關節的JRD診斷較為困難 ,應與敗血癥、風濕熱、感染性關節炎、急性白血病及其他結締組織病相鑒別。凡典型的全身癥狀或關節炎持續6周以上,能排除其他疾病者,可考慮本病。
【治療】
(一)一般治療
急性期應臥床休息,增加營養,采取有利于關節功能的姿勢。有關節變形、肌肉萎縮、運動受限等病變時則應配合理療、按摩和醫療體育,必要時做矯形手術。
(二)抗炎藥物治療
治療JRD主要是應用抗炎藥物,根據藥物作用長短分為快作用(非甾類抗炎藥)類、慢作用(病情緩解藥)類、糖皮質激素和免疫抑制劑等。
1.非甾類抗炎藥物(NSAID) 治療JRD的常用藥物。①萘普生:為高效低毒抗炎劑,長期服用耐受良好,劑量為10~15mg/(kg·d),分2次口服。②布洛芬:對各種類型JRD有效,劑量為50mg/(kg·d ),分3~4次口服。③吲哚美辛(消炎痛):用于全身型JRD和嚴重多關節炎型,劑量為0.5~1mg/(kg·d),分2~3次口服,從小劑量開始逐漸加量。④雙氯芬酸(扶他林):是一種新型強效消炎鎮痛藥,特點為藥效強,不良反應少,個體差異小,可有效地控制全身性JRD的發熱并改善關節癥狀。劑量為1~3mg/(kg·d),分3~4次口服,長期服用無蓄積作用。⑤阿司匹林:我國類風濕病人對它耐受性差,目前已較少應用,開始劑為80~100mg/(kg·d),分4~6次口服,經7~10d病情好轉后逐漸減量,治療JRD曾有致肝損害和Reye綜合征的報道。在用上述藥物期間應注意毒副作用,主要有胃腸道反應、肝臟損害和血象改變。
2.病情緩解藥(DMARD) 如NSAID類治療3~6月無效,應加用治療類風濕的二線藥物,即病情緩解藥。這些藥常需用2~3月才顯效,常與NSAID合用。①羥氯喹:5~7mg/(kg·d),1次頓服。②青霉胺:開始5mg/(kg·d),兩周后漸增至10mg/(kg·d)。③氨甲蝶呤:每周1次口服,0.25~0.4mg/kg。④金制劑:注射用藥較口服更為有效,如瑞得(Ridaura)0.1~0.2mg/(kg·d),一次頓服。
3.糖皮質激素 糖皮質激素不作為首選或單獨使用藥物,僅用于JRA全身型應用足量的非甾體抗炎藥和氨甲蝶呤與病情緩解藥未能控制病情的嚴重患兒或伴虹膜睫狀體炎者。一般用潑尼松1~2mg/(kg·d),分次服用,待癥狀基本控制、血沉恢復正常后漸減量,長期應用不能防止JRD關節病變的破壞過程,且可能促使無血管性軟骨壞死及生長延遲。
4.免疫抑制劑 適用于上述藥物無效或有嚴重反應者,或伴有嚴重合并癥的重癥JRD。常用:硫唑嘌呤1.5~3mg/(kg·d),分2次口服;環磷酰胺2~2.5mg/(kg·d),可單獨用或與激素聯合適用,應注意副作用。
- 上一篇:60歲以上老年人患了類風濕性關節炎怎么辦?
- 下一篇:抗鏈“O”升高就是風濕病嗎?
- 本文延伸閱讀
- 2016-04-29
- 2016-04-29
- 2016-04-29
- 2016-04-29
- 2016-04-29
相關文章
- 風濕性關節炎懷孕怎么辦
- 風濕性關節炎能懷孕嗎
- 風濕性關節炎影響受孕嗎?
- 風濕性關節炎影響生育嗎
- 孕婦風濕性關節炎怎么治療
- 產后風濕性關節炎怎么治療
- 他們讓我感動也讓我思索
- 風濕性關節炎常見問題解答
- 他們讓我感動也讓我思索
- 類風濕性關節炎
- 抗鏈“O”升高就是風濕病嗎?
- 幼年類風濕性關節炎
- 熱門閱讀
- 熱點排行
- 風濕性關節炎的生活護理
- 引起風濕性關節炎的原因有哪些
- 風濕性關節炎的癥狀表現有哪些?
- 風濕性關節炎的癥狀類型有哪些?
- 風濕性關節炎治療要多長時間?
- 風濕性關節炎應該如何預防?
- 風濕性關節炎患者該怎樣做護理?
- 風濕性關節炎的癥狀特點有哪些
免費提問